مقدمه
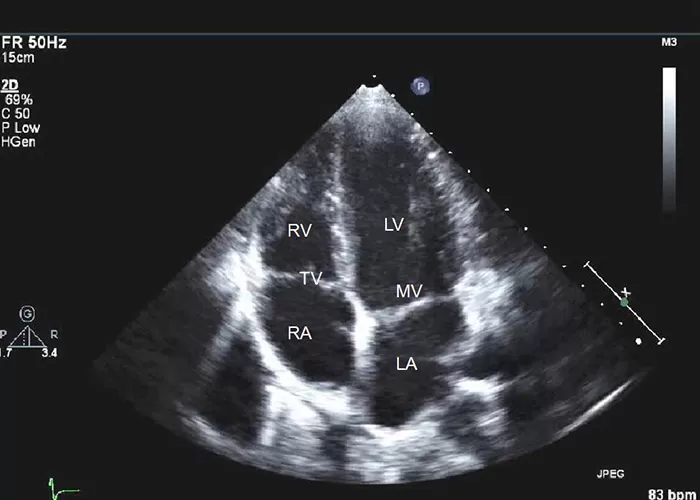
قلب، حیاتیترین عضو بدن، مانند یک پمپ قدرتمند وظیفه دارد خون را به سراسر بدن برساند. هرگونه اختلال در عملکرد آن میتواند بر سلامت کل بدن تأثیر بگذارد. به همین دلیل، تشخیص زودهنگام مشکلات قلبی اهمیت بسیار زیادی دارد.
در گذشته برای بررسی دقیق ساختار و عملکرد قلب، تنها روشهای تهاجمی مانند آنژیوگرافی (Angiography) وجود داشت، اما امروزه با پیشرفت فناوریهای پزشکی، پزشکان میتوانند با یک روش ساده، بیدرد و غیرتهاجمی، وضعیت قلب را بررسی کنند. این روش، اکوکاردیوگرافی (Echocardiography) یا همان سونوگرافی قلب (Cardiac Ultrasound) نام دارد.
اکوکاردیوگرافی یکی از رایجترین و مؤثرترین روشهای تصویربرداری از قلب است که به پزشک اجازه میدهد حرکات قلب، اندازه حفرهها، ضخامت دیوارهها، جریان خون و عملکرد دریچهها را بهصورت زنده مشاهده کند.در واقع اکو مانند یک دوربین زنده است که تصویر واضحی از قلب در حال تپش ارائه میدهد، بدون آنکه نیاز به جراحی یا ورود وسیلهای به بدن باشد.
در درمانگاه شبانهروزی نگار، اکوکاردیوگرافی توسط پزشکان متخصص قلب و عروق با استفاده از دستگاههای پیشرفته انجام میشود تا بیماران بتوانند در محیطی آرام، دقیق و ایمن از سلامت قلب خود مطمئن شوند.
اکوکاردیوگرافی چیست؟
اکوکاردیوگرافی (که به اختصار «اکو» نیز گفته میشود) نوعی سونوگرافی تخصصی قلب است که با استفاده از امواج صوتی با فرکانس بالا (High-Frequency Sound Waves) انجام میشود. این امواج پس از برخورد با بافتهای قلبی بازتاب پیدا میکنند و دستگاه اکو آنها را به تصویر تبدیل میکند.
این تصاویر به پزشک کمک میکنند تا بتواند جزئیات عملکرد قلب را ببیند، از جمله:
- انقباض و انبساط عضله قلب در هر ضربان
- باز و بسته شدن دریچههای قلب (Heart Valves)
- جریان خون در داخل بطنها و دهلیزها
- وجود هرگونه نشت یا تنگی دریچهای
- وجود لخته، توده یا ناهنجاری ساختاری در قلب
بهعبارت سادهتر، اکوکاردیوگرافی تصویری زنده از عملکرد واقعی قلب شما در لحظه فراهم میکند.
چرا انجام اکوکاردیوگرافی مهم است؟
اکو روشی سریع، دقیق و بیخطر برای بررسی مشکلات قلبی است. پزشک ممکن است این آزمایش را در موارد زیر تجویز کند:
- تنگی نفس، درد قفسه سینه یا تپش قلب
- صداهای غیرعادی قلب (Heart Murmurs)
- بررسی وضعیت دریچههای قلب
- ارزیابی آسیب قلب پس از سکته قلبی (Heart Attack)
- بررسی تأثیر داروها یا بیماریها بر عملکرد قلب
- پیگیری بیماران مبتلا به فشار خون بالا یا نارسایی قلبی
از آنجا که این روش هیچگونه پرتو (Radiation) ندارد، حتی برای کودکان، زنان باردار و افراد مسن نیز بیخطر است.
انواع اکوکاردیوگرافی
اکوکاردیوگرافی بسته به هدف پزشک، وضعیت بیمار و نوع اطلاعات مورد نیاز، به چند نوع تقسیم میشود. در همه این روشها از امواج صوتی برای ایجاد تصویر استفاده میشود، اما نحوه قرارگیری پروب (Transducer) و نوع تصویربرداری متفاوت است.
1 – اکوکاردیوگرافی از روی قفسه سینه (Transthoracic Echocardiography – TTE)
این رایجترین و سادهترین نوع اکو است که تقریباً برای تمام بیماران استفاده میشود. در این روش، پروب اکو روی سطح قفسه سینه قرار میگیرد و امواج صوتی از میان دیواره سینه به قلب فرستاده میشوند. سپس بازتاب این امواج توسط دستگاه به تصویر تبدیل میگردد.
ویژگیها:
- بدون درد و غیرتهاجمی (Non-invasive)
- بدون نیاز به بیهوشی
- در مدت حدود ۲۰ تا ۳۰ دقیقه انجام میشود
- نتایج آن بلافاصله قابل مشاهده است
پزشک با استفاده از TTE میتواند مواردی مانند اندازه بطنها، عملکرد دریچهها، ضخامت دیوارهها و وجود تجمع مایع در اطراف قلب (Pericardial Effusion) را بررسی کند. این نوع اکو معمولاً اولین گام در بررسی هر بیماری قلبی است و در صورت نیاز به جزئیات بیشتر، از انواع پیشرفتهتر استفاده میشود.
2 – اکوکاردیوگرافی از راه مری (Transesophageal Echocardiography – TEE)
در برخی بیماران، بهویژه کسانی که ساختارهای خاصی از قلبشان با اکو معمولی بهخوبی دیده نمیشود، از روش دقیقتری به نام اکو از راه مری استفاده میشود. در این روش، یک پروب باریک و مخصوص وارد مری (Esophagus) میشود، چون مری دقیقاً پشت قلب قرار دارد و دید بسیار واضحی از ساختارهای داخلی قلب فراهم میکند.
ویژگیها:
- وضوح تصویری بسیار بالا
- نیاز به آرامبخش یا بیحسی موضعی
- معمولاً برای بررسی دقیق دریچهها، لختهها (Thrombus) و اندوکاردیت (Endocarditis) به کار میرود
بهدلیل نزدیکی مری به قلب، در این روش تصاویر بدون مزاحمت دندهها یا ریهها ثبت میشوند و دقت تشخیص بسیار بیشتر است.
3 – اکوکاردیوگرافی استرس (Stress Echocardiography)
گاهی پزشک میخواهد ببیند قلب هنگام فعالیت و استرس چگونه کار میکند. در این شرایط از اکو استرس استفاده میشود. در این روش ابتدا از قلب در حالت استراحت تصویربرداری میشود، سپس بیمار روی تردمیل یا دوچرخه ثابت ورزش میکند تا ضربان قلب بالا برود. بلافاصله بعد از آن دوباره از قلب تصویر گرفته میشود.
اگر فرد به دلایل جسمی نتواند ورزش کند، دارویی مانند دوبوتامین (Dobutamine) تزریق میشود تا اثر فعالیت فیزیکی را تقلید کند.
کاربردها:
- تشخیص بیماری عروق کرونر (Coronary Artery Disease)
- بررسی نارسایی قلبی هنگام فعالیت
- ارزیابی عملکرد قلب بعد از سکته یا عمل جراحی
نتایج این آزمایش به پزشک نشان میدهد که آیا جریان خون در عضله قلب هنگام فعالیت کافی است یا خیر.
4 – اکو داپلر (Doppler Echocardiography)
در این نوع اکو، علاوه بر تصویر، جریان خون نیز به کمک فناوری داپلر (Doppler Effect) اندازهگیری میشود. داپلر تغییر فرکانس امواج صوتی را هنگام حرکت خون در رگها ثبت میکند. با این روش، پزشک میتواند سرعت و جهت جریان خون را ببیند و تشخیص دهد که آیا نشت (Regurgitation) یا تنگی (Stenosis) در دریچههای قلب وجود دارد یا نه.
ویژگیها:
- نمایش حرکت خون با رنگهای مختلف (قرمز و آبی)
- بسیار مفید در بررسی عملکرد دریچهها
- امکان تشخیص فشار درون حفرههای قلب
در بسیاری از دستگاههای مدرن، قابلیت داپلر بهصورت ترکیبی با سایر انواع اکو استفاده میشود.
5 – اکوکاردیوگرافی سهبعدی (3D Echocardiography)
این نوع جدیدترین و پیشرفتهترین فناوری در تصویربرداری قلب است. در اکو سهبعدی، دستگاه با استفاده از دادههای حجمی، تصویری سهبعدی (3D Image) از قلب تولید میکند که پزشک میتواند آن را از زوایای مختلف مشاهده کند.
مزایا:
- تشخیص دقیقتر ناهنجاریهای ساختاری قلب
- ارزیابی بهتر عملکرد دریچهها و بطنها
- کاربرد گسترده در برنامهریزی جراحیهای قلب باز و ترمیم دریچهها
اکو سهبعدی بهویژه در بیماران مبتلا به نقصهای مادرزادی قلب (Congenital Heart Disease) و کسانی که نیاز به عملهای ترمیمی دارند، بسیار مفید است.

کاربردهای اکوکاردیوگرافی در تشخیص بیماریهای قلبی
اکوکاردیوگرافی یکی از مهمترین ابزارهای تشخیص در پزشکی قلب است. این روش تصویربرداری نهتنها ساختار قلب را نشان میدهد، بلکه نحوه عملکرد واقعی آن در هر ضربان را هم آشکار میکند. پزشکان با استفاده از اکو میتوانند به اطلاعات بسیار دقیقی درباره وضعیت بیمار دست پیدا کنند — اطلاعاتی که گاهی حتی با MRI یا سیتیاسکن نیز بهدست نمیآید.
در ادامه، مهمترین کاربردهای اکوکاردیوگرافی را در بیماریهای مختلف قلبی مرور میکنیم .
1 – تشخیص نارسایی قلبی (Heart Failure)
نارسایی قلبی زمانی رخ میدهد که قلب نتواند به اندازه کافی خون را برای نیازهای بدن پمپاژ کند. اکوکاردیوگرافی در این وضعیت نقش حیاتی دارد، چون به پزشک اجازه میدهد موارد زیر را ارزیابی کند:
- قدرت انقباض بطن چپ (Left Ventricular Ejection Fraction – LVEF)، که نشاندهنده توان پمپاژ قلب است.
- ضخامت دیواره بطنها و میزان کشآمدن یا سفتی عضله قلب.
- تجمع مایع در اطراف قلب یا شواهدی از احتباس مایع در بدن (Fluid Retention).
پزشک معمولاً با دیدن کاهش LVEF به زیر ۴۰٪، نارسایی سیستولیک قلب (Systolic Heart Failure) را تشخیص میدهد.
اکو همچنین در پیگیری روند درمان و بررسی تأثیر داروهای قلبی نقش مهمی دارد.
2 – بررسی بیماریهای دریچهای قلب (Valvular Heart Diseases)
قلب انسان چهار دریچه اصلی دارد: آئورتی (Aortic)، میتـرال (Mitral)، سهلتی (Tricuspid) و ریوی (Pulmonary). اکوکاردیوگرافی بهترین روش برای مشاهده مستقیم این دریچهها و ارزیابی عملکرد آنهاست.
با اکو میتوان فهمید:
- آیا دریچهای بهدرستی باز یا بسته میشود؟
- آیا نشت خون (Regurgitation) از دریچه وجود دارد؟
- آیا تنگی (Stenosis) در مسیر جریان خون رخ داده است؟
بهعنوان مثال، در تنگی دریچه آئورت (Aortic Stenosis)، پزشک با استفاده از اکو داپلر (Doppler Echo) سرعت عبور خون را اندازهگیری کرده و شدت بیماری را تعیین میکند.
3 – تشخیص بیماری عروق کرونر (Coronary Artery Disease)
وقتی رگهای تغذیهکننده قلب دچار تنگی یا انسداد شوند، خون کافی به عضله قلب نمیرسد.
اکوکاردیوگرافی، بهویژه نوع استرس اکو (Stress Echocardiography)، برای تشخیص این مشکل کاربرد دارد.
در استرس اکو، پزشک عملکرد دیوارههای قلب را در هنگام فعالیت بررسی میکند. اگر بخشی از عضله قلب به دلیل کمبود خون بهدرستی حرکت نکند، نشانهای از بیماری عروق کرونر است.
این روش کمک میکند تا بیماری قبل از بروز سکته قلبی (Myocardial Infarction) شناسایی و درمان شود.
4 – بررسی ناهنجاریهای مادرزادی قلب (Congenital Heart Defects)
برخی از افراد از بدو تولد با مشکلات ساختاری در قلب به دنیا میآیند. این ناهنجاریها ممکن است شامل سوراخ بین بطنها (Ventricular Septal Defect)، نقص دیواره دهلیز (Atrial Septal Defect) یا تنگی مادرزادی دریچهها باشند.
اکوکاردیوگرافی، بهویژه نوع سهبعدی (3D Echo)، در شناسایی این مشکلات بسیار مؤثر است و حتی در نوزادان و کودکان هم بدون خطر انجام میشود.
پزشکان متخصص قلب کودکان معمولاً از اکو برای پایش رشد و عملکرد قلب در نوزادان استفاده میکنند تا در صورت نیاز، جراحی اصلاحی برنامهریزی شود.
5 – ارزیابی بیماریهای پرده قلب (Pericardial Diseases)
پرده قلب یا پریکارد (Pericardium) غشایی است که قلب را احاطه کرده و از آن محافظت میکند. گاهی ممکن است بین لایههای این پرده مایع جمع شود (Pericardial Effusion) یا پرده دچار التهاب شود (Pericarditis).
اکو با دقت بالا میتواند وجود مایع، ضخامت غیرطبیعی یا چسبندگی پرده را نشان دهد.
در شرایط حاد، اگر مایع زیاد شود و روی عملکرد قلب فشار بیاورد (Cardiac Tamponade)، اکو تشخیص سریع و نجاتدهنده خواهد بود.
6 – شناسایی لخته یا توده در قلب (Intracardiac Thrombus or Mass)
در برخی بیماران، بهویژه کسانی که دچار فیبریلاسیون دهلیزی (Atrial Fibrillation) یا نارسایی قلبی هستند، احتمال تشکیل لخته در حفرههای قلب وجود دارد.
اکوکاردیوگرافی، مخصوصاً از نوع TEE (Transesophageal Echocardiography)، بهترین ابزار برای مشاهده دقیق لختهها یا تودههای غیرطبیعی در قلب است.
این اطلاعات برای تصمیمگیری درباره تجویز داروهای ضدانعقاد یا برنامهریزی برای جراحی حیاتی است.
7 – ارزیابی فشار خون ریوی (Pulmonary Hypertension)
اکوکاردیوگرافی داپلر قادر است فشار در شریان ریوی را بهطور غیرمستقیم اندازهگیری کند. افزایش این فشار میتواند نشانهای از بیماریهای مزمن ریوی، نارسایی بطن چپ یا اختلال در دریچههای قلب باشد.
📈 تشخیص زودهنگام فشار خون ریوی با اکو، کمک میکند تا بیمار قبل از آسیب جدی به ریه یا قلب، درمان مناسب را دریافت کند.
8 – پایش نتایج درمان و عملهای قلبی
اکوکاردیوگرافی فقط برای تشخیص نیست، بلکه در پیگیری بیماران نیز اهمیت زیادی دارد.
پس از انجام عمل جراحی قلب یا کاشت دریچه مصنوعی (Prosthetic Valve)، پزشک با اکو عملکرد دریچه جدید را بررسی میکند. همچنین در بیماران تحت درمان دارویی، با مقایسه نتایج اکوهای دورهای، تغییرات عملکرد قلب ارزیابی میشود.
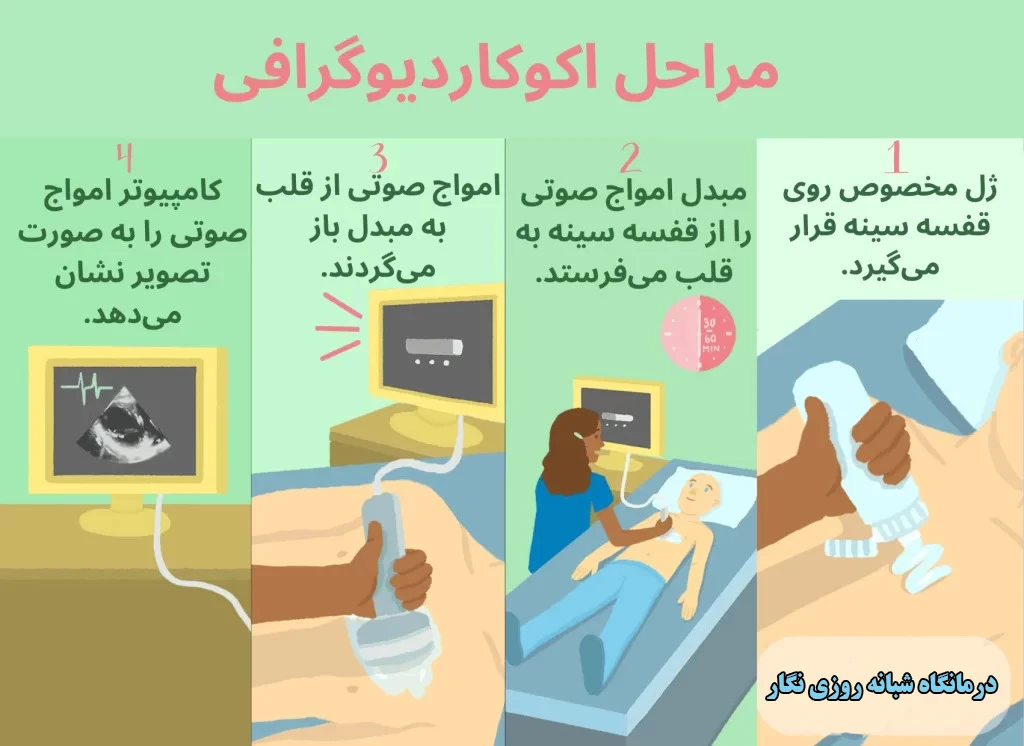
مراحل انجام اکوکاردیوگرافی
اکوکاردیوگرافی از دید بیماران، یکی از سادهترین و کمدردسرترین آزمایشهای قلبی است. برای انجام آن نیازی به بستری، تزریق، یا بیهوشی نیست و معمولاً در کلینیک یا بخش قلب بیمارستان انجام میشود.
1 – آمادهسازی قبل از انجام اکو
در بیشتر انواع اکو، بهویژه اکو از روی قفسه سینه (Transthoracic Echocardiography)، نیازی به آمادگی خاصی نیست. اما رعایت چند نکته ساده میتواند به کیفیت تصاویر کمک کند:
توصیههای عمومی:
- پوشیدن لباس راحت و بدون فلز در قسمت بالاتنه.
- در صورت امکان، از مصرف زیاد کافئین (قهوه، چای پررنگ) قبل از آزمایش خودداری شود، چون ممکن است ضربان قلب را افزایش دهد.
- در بیماران دیابتی یا دارای فشار خون، بهتر است داروهای روزانه طبق دستور پزشک مصرف شوند.
در مورد برخی انواع خاص اکو مثل اکو از راه مری (TEE) یا اکو استرس (Stress Echo)، ممکن است لازم باشد بیمار چند ساعت ناشتا بماند یا داروی آرامبخش دریافت کند که پزشک قبل از انجام آزمایش توضیح خواهد داد.
2 – ورود به اتاق اکو و آمادهسازی اولیه
در اتاق اکوکاردیوگرافی، بیمار روی تخت مخصوص دراز میکشد و معمولاً از او خواسته میشود روی پهلوی چپ قرار بگیرد تا قلب در موقعیت بهتری برای تصویربرداری باشد. سپس تکنسین یا پزشک با استفاده از یک ژل شفاف مخصوص (Ultrasound Gel) روی قفسه سینه بیمار را میپوشاند. این ژل باعث میشود ارتباط امواج صوتی بین پروب و پوست بدن بهتر برقرار شود و تصویر واضحتری از قلب بهدست آید.
3 – شروع تصویربرداری (Imaging Process)
در این مرحله، پزشک یا کارشناس قلب پروب دستگاه اکو (Transducer) را روی نقاط مختلف قفسه سینه حرکت میدهد. این پروب امواج صوتی با فرکانس بالا را به سمت قلب میفرستد و بازتاب آنها را دریافت میکند. دستگاه، بازتاب امواج را به تصویر زنده تبدیل کرده و روی مانیتور نمایش میدهد. شما ممکن است صدای خاصی شبیه به «وووش» یا «ضربان خفیف» بشنوید — این صدا مربوط به جریان خون است که با فناوری داپلر (Doppler Mode) به صدا تبدیل میشود.
پزشک در این حین موارد زیر را بررسی میکند:
- شکل و اندازه بطنها و دهلیزها
- عملکرد دریچههای قلب (باز و بسته شدن کامل)
- ضخامت دیوارهها
- سرعت و جهت جریان خون
- وجود نشت یا انسداد در دریچهها
4 – مدت زمان انجام آزمایش
اکوکاردیوگرافی معمولی (TTE) معمولاً بین ۲۰ تا ۳۰ دقیقه طول میکشد. در صورتی که بررسیهای دقیقتری مانند داپلر رنگی یا اندازهگیری تخصصی لازم باشد، ممکن است زمان آزمایش تا ۴۵ دقیقه نیز افزایش یابد.
برای انواع دیگر اکو:
- اکو از راه مری (TEE): حدود ۴۵ تا ۶۰ دقیقه طول میکشد (بهدلیل استفاده از آرامبخش).
- اکو استرس: معمولاً ۴۵ دقیقه شامل دو بخش استراحت و فعالیت دارد.
5 – احساس بیمار در طول انجام اکو
اکوکاردیوگرافی کاملاً بدون درد است. ممکن است بیمار تنها احساس فشار ملایم از سمت پروب روی قفسه سینه داشته باشد، مخصوصاً زمانی که پزشک برای دید بهتر کمی فشار میدهد. در روشهای خاص مانند TEE، ممکن است احساس خفیف گلو درد یا سوزش بعد از عبور پروب از مری ایجاد شود که معمولاً ظرف چند ساعت برطرف میشود. بسیاری از بیماران میگویند که اکو تجربهای «آرام و راحت» است و حتی در حین انجام میتوانند نفس عمیق بکشند و صحبت کنند.
6 -پایان آزمایش و بررسی نتایج
پس از اتمام اکو، ژل از روی بدن پاک میشود و بیمار میتواند بلافاصله فعالیت روزمره خود را از سر بگیرد. در بیشتر موارد، پزشک بلافاصله پس از بررسی تصاویر، نتیجه اولیه را توضیح میدهد.
نتایج دقیقتر معمولاً شامل موارد زیر است:
- اندازه بطن چپ و درصد عملکرد پمپاژ (Ejection Fraction)
- وضعیت هر دریچه و وجود نشت یا تنگی
- فشار خون داخل قلب
- وجود مایع در اطراف قلب یا ناهنجاری ساختاری
گزارش نهایی اکوکاردیوگرافی معمولاً در همان روز یا روز بعد به بیمار تحویل داده میشود.
7 – نکات پس از اکو (Aftercare)
اکوکاردیوگرافی هیچ اثر جانبی یا محدودیتی برای بیمار ندارد. بیمار میتواند فوراً رانندگی کند، غذا بخورد یا فعالیت معمول خود را از سر بگیرد. فقط در صورت انجام اکو از راه مری (TEE) یا دریافت داروی آرامبخش، توصیه میشود تا چند ساعت پس از آزمایش از رانندگی یا تصمیمگیریهای مهم خودداری شود.
مزایای اکوکاردیوگرافی
اکوکاردیوگرافی یکی از معدود روشهای تشخیصی است که میتواند در یک جلسه، اطلاعات بسیار گستردهای از سلامت قلب در اختیار پزشک قرار دهد. این روش نهتنها بیخطر و بدون درد است، بلکه دقت بالایی هم دارد. در ادامه، مهمترین مزایای آن را توضیح میدهیم:
1 – غیرتهاجمی و بدون درد
در اکوکاردیوگرافی هیچ وسیلهای وارد بدن نمیشود و بیمار نیازی به بیهوشی ندارد. تنها با قرار دادن پروب (Transducer) روی پوست قفسه سینه، تصاویر دقیق از قلب بهدست میآید. برخلاف آنژیوگرافی یا سیتیاسکن قلب (CT Angiography)، در اکو نیازی به تزریق مواد حاجب یا تابش اشعه نیست.
2 – دقت بالا در تشخیص بیماریهای قلبی
اکو با استفاده از امواج صوتی دقیق، تصاویری زنده از قلب ایجاد میکند. پزشک با مشاهده حرکت واقعی قلب میتواند مشکلاتی مانند موارد زیر را تشخیص دهد:
- تنگی دریچهها (Valve Stenosis)
- نشت دریچهای (Regurgitation)
- ضخیم شدن عضله قلب (Hypertrophy)
- نارسایی قلبی (Heart Failure)
- لخته یا توده در قلب (Thrombus / Mass)
در بسیاری از موارد، اکو حتی میتواند قبل از بروز علائم جدی مشکلات قلبی را شناسایی کند.
3 – بررسی دقیق جریان خون
با کمک فناوری داپلر (Doppler Echocardiography)، پزشک میتواند جهت و سرعت جریان خون را اندازهگیری کند. این ویژگی بهویژه برای تشخیص ناهنجاریهای دریچهای، سوراخ بین حفرهها (Septal Defects) یا فشار ریوی (Pulmonary Hypertension) بسیار مهم است.
4 – مناسب برای تمام سنین و شرایط
اکوکاردیوگرافی برای بیماران در هر سنی — از نوزاد تا سالمند — قابل انجام است. حتی در دوران بارداری نیز اکو هیچگونه خطری برای مادر یا جنین ندارد، زیرا از اشعه استفاده نمیکند. در نوزادان، از نوعی اکو مخصوص به نام اکوی نوزادی (Neonatal Echocardiography) برای بررسی نقایص مادرزادی قلب (Congenital Heart Defects) استفاده میشود.
5 – قابل تکرار و پیگیری روند درمان
از آنجا که انجام اکو محدودیتی ندارد، پزشکان میتوانند آن را چندین بار در طول درمان تکرار کنند تا تغییرات عملکرد قلب بیمار را دنبال کنند. این ویژگی، اکو را به یکی از ابزارهای اصلی پایش بیماران قلبی تبدیل کرده است.
۶. در دسترس و مقرونبهصرفه
اکوکاردیوگرافی تقریباً در تمام بیمارستانها و کلینیکهای تخصصی قلب در دسترس است و نسبت به سایر روشهای تصویربرداری مانند MRI یا CT هزینهی پایینتری دارد.
به همین دلیل، اولین و رایجترین تستی است که پزشکان برای ارزیابی قلب انجام میدهند.
اکوکاردیوگرافی چه بیماریهایی را نشان میدهد؟
اکو میتواند مشکلات مختلفی را در قلب مشخص کند، از جمله:
- نارسایی قلبی (Heart Failure)
- سکته قلبی یا آسیب عضله (Myocardial Infarction)
- بیماریهای دریچهای (Valve Disorders)
- التهاب پردهی قلب (Pericarditis)
- کاردیومیوپاتیها (Cardiomyopathies)
- افزایش فشار ریوی (Pulmonary Hypertension)
- وجود مایع در اطراف قلب (Pericardial Effusion)
- نقصهای مادرزادی قلب (Congenital Heart Defects)
در بسیاری از موارد، اکو اولین سرنخ برای تشخیص زودهنگام این بیماریهاست.
نحوه انجام اکوکاردیوگرافی
اکوکاردیوگرافی یکی از سادهترین و در عین حال دقیقترین روشهای بررسی سلامت قلب است. این آزمایش معمولاً در کلینیک یا بیمارستان توسط پزشک متخصص قلب (Cardiologist) یا کارشناس سونوگرافی قلب (Echocardiography Technician) انجام میشود. در ادامه، مراحل انجام اکو را به زبان ساده توضیح میدهیم تا دقیقاً بدانید در طول این آزمایش چه اتفاقی میافتد.
مرحله اول: آمادهسازی بیمار
برای انجام اکو، بیمار نیازی به آمادگی خاصی ندارد. اما چند نکته مهم وجود دارد که بهتر است رعایت شود:
- اگر داروی خاصی مصرف میکنید، پزشک را در جریان بگذارید.
- در اکوهای استرسی (Stress Echocardiography)، ممکن است از شما خواسته شود چند ساعت قبل از تست چیزی نخورید.
- لباس راحت بپوشید تا بتوانید بهراحتی قفسه سینه را برای قرار دادن پروب آزاد کنید.
در محیط انجام اکو، نور معمولاً کمی کم میشود تا پزشک بتواند تصویر را بهتر روی مانیتور ببیند.
مرحله دوم: قرار گرفتن در وضعیت مناسب
بیمار معمولاً به پهلوی چپ روی تخت مخصوص دراز میکشد. این حالت باعث میشود قلب به دیواره قفسه سینه نزدیکتر شود و تصویر واضحتری از طریق پروب بهدست آید. گاهی اوقات از بیمار خواسته میشود چند لحظه نفسش را حبس کند یا در یک زاویه خاص بماند تا تصویر دقیقتر شود.
مرحله سوم: استفاده از ژل مخصوص
قبل از شروع تصویربرداری، پزشک یا تکنسین مقدار کمی ژل رسانا (Conductive Gel) روی قفسه سینه بیمار میمالد. این ژل باعث میشود امواج صوتی بهخوبی از پوست عبور کنند و تصویر واضحتری ایجاد شود. ژل کاملاً بیضرر است و پس از پایان تست با دستمال پاک میشود.
مرحله چهارم: حرکت دادن پروب روی قفسه سینه
پروب یا مبدل (Transducer) وسیلهای است که امواج صوتی را ارسال و بازتاب آنها را دریافت میکند. تکنسین این وسیله را روی قسمتهای مختلف قفسه سینه حرکت میدهد تا از زوایای مختلف قلب تصویر بگیرد. در همین زمان، تصاویر قلب بهصورت زنده روی مانیتور نمایش داده میشود. پزشک ممکن است در طول اکو موارد زیر را بررسی کند:
- اندازه دهلیزها و بطنها (Atria & Ventricles)
- ضخامت دیواره قلب (Wall Thickness)
- باز و بسته شدن دریچهها (Valve Motion)
- عملکرد پمپ قلب (Ejection Fraction)
- سرعت و جهت جریان خون با داپلر (Blood Flow via Doppler Mode)
مدت زمان انجام اکو
کل فرایند معمولاً بین ۲۰ تا ۴۵ دقیقه طول میکشد، بسته به نوع اکو و وضعیت بیمار. اکوی ساده معمولاً کوتاهتر است، در حالی که اکوهای تخصصیتر مثل اکوی از طریق مری (Transesophageal Echo) ممکن است کمی بیشتر طول بکشد.
مرحله پنجم: پایان آزمایش و تفسیر نتایج
پس از اتمام اکو، ژل از روی بدن پاک میشود و بیمار میتواند بلافاصله فعالیتهای روزانه خود را از سر بگیرد. نتایج اکو معمولاً در همان لحظه توسط پزشک مشاهده میشود. پزشک با توجه به تصاویر، گزارشی شامل موارد زیر تهیه میکند:
- عملکرد کلی قلب
- وضعیت دریچهها
- فشارهای داخل قلب
- وجود هرگونه ناهنجاری یا اختلال در پمپاژ
اگر یافتهای غیرطبیعی باشد، ممکن است پزشک آزمایشهای تکمیلی مانند تست استرس (Stress Test) یا آنژیوگرافی (Angiography) را توصیه کند.
ابزارها و فناوریهای مورد استفاده در اکو
دستگاههای اکوکاردیوگرافی مدرن از فناوریهای پیشرفتهای استفاده میکنند، از جمله:
- Doppler Imaging (برای اندازهگیری جریان خون)
- M-mode (برای ثبت حرکات دقیق دیوارهها در طول زمان)
- 2D Imaging (برای نمایش مقطع دوبعدی قلب)
- 3D Echocardiography (برای تصویر سهبعدی دقیق از ساختار قلب)
برخی دستگاهها حتی قابلیت ضبط ویدیو و ارسال آنلاین نتایج را دارند تا پزشک بتواند در هر لحظه آنها را بررسی کند.
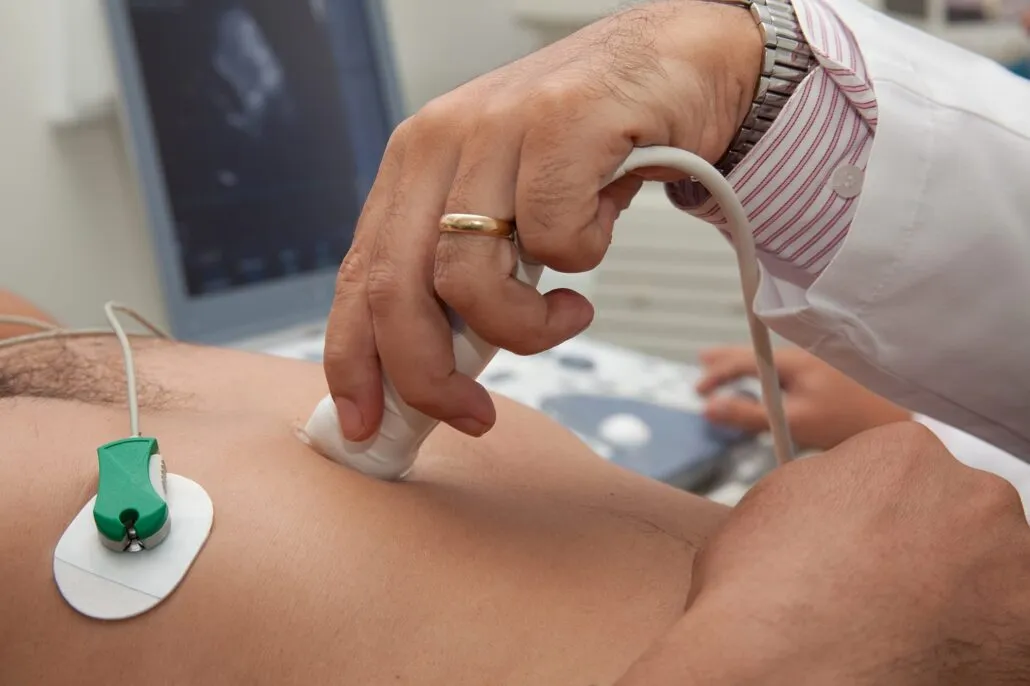
چه زمانی باید اکوکاردیوگرافی انجام دهیم؟
بسیاری از مردم تا زمانی که دچار علائم جدی قلبی نشوند، به فکر انجام اکو نمیافتند. اما واقعیت این است که اکوکاردیوگرافی یکی از بهترین روشهای پیشگیری و تشخیص زودهنگام بیماریهای قلبی است. در ادامه، مهمترین نشانهها و شرایطی را میخوانید که پزشک ممکن است انجام اکو را توصیه کند .
1 – تنگی نفس یا احساس سنگینی در قفسه سینه
اگر هنگام فعالیت یا حتی در حالت استراحت احساس میکنید نفستان تنگ میشود یا در ناحیهی سینه فشار و سنگینی دارید، ممکن است نشانهای از نارسایی قلبی (Heart Failure) یا اختلال در عملکرد دریچهها (Valve Dysfunction) باشد. اکو میتواند نشان دهد آیا قلب به اندازه کافی خون پمپاژ میکند یا خیر.
2 – تپش قلب یا ضربان نامنظم
احساس ضربان تند، کوبنده یا نامنظم ممکن است ناشی از آریتمی (Arrhythmia) باشد. اگرچه برای بررسی آریتمی معمولاً نوار قلب (ECG) استفاده میشود، اما اکو به پزشک کمک میکند علت اصلی آریتمی را مثل بزرگ شدن حفرهها یا ضعف عضله قلب مشخص کند.
3 – ورم پاها یا خستگی زودرس
تجمع مایع در پاها (Edema) یا خستگی سریع هنگام فعالیتهای روزمره، میتواند نشانهای از عملکرد ضعیف قلب باشد. اکوکاردیوگرافی در این مواقع میزان پمپاژ قلب (Ejection Fraction) را اندازهگیری میکند و وضعیت گردش خون را نشان میدهد.
4 – سابقه خانوادگی بیماری قلبی
اگر در خانوادهتان سابقه بیماری قلبی زودرس، نارسایی، یا مشکلات دریچهای وجود دارد، انجام دورهای اکو میتواند به پیشگیری و تشخیص زودهنگام کمک کند.
5 – فشار خون بالا (Hypertension)
فشار خون بالا در طول زمان باعث ضخیم شدن دیواره قلب و کاهش عملکرد آن میشود.
با انجام اکو میتوان این تغییرات را در مراحل اولیه شناسایی کرد.
6 – بعد از سکته قلبی یا جراحی قلب
پس از حمله قلبی (Myocardial Infarction) یا اعمال جراحی قلب، پزشک معمولاً اکو را برای ارزیابی بهبود عملکرد قلب تجویز میکند. این آزمایش مشخص میکند که آیا عضله آسیبدیده بهبود یافته یا هنوز ناحیهای ضعیف باقی مانده است.
7 – بررسی بیماریهای مادرزادی قلب
در نوزادان و کودکان، اکوکاردیوگرافی اصلیترین روش برای تشخیص نقایص مادرزادی قلب (Congenital Heart Defects) است، مانند سوراخ بین بطنها یا دهلیزها (VSD / ASD).
مراقبتهای بعد از اکوکاردیوگرافی
یکی از مزیتهای بزرگ اکو این است که بعد از انجام آن هیچ مراقبت خاص یا دوره نقاهتی لازم نیست. اما بسته به نوع اکو، ممکن است چند نکتهی ساده را لازم باشد بدانید.
بعد از اکو ساده (Transthoracic Echocardiography)
- میتوانید بلافاصله لباس بپوشید و به فعالیتهای روزمره خود برگردید.
- هیچ دارویی نیاز نیست قطع یا شروع شود مگر با نظر پزشک.
- بهتر است پس از دریافت نتیجه، آن را همراه با علائم خود به پزشک نشان دهید تا تفسیر دقیقتری انجام شود.
بعد از اکو از طریق مری (Transesophageal Echocardiography)
در این نوع اکو، ممکن است از داروی آرامبخش استفاده شده باشد. پس:
- حدود ۱ تا ۲ ساعت بعد از تست، از رانندگی یا کارهایی که نیاز به تمرکز دارند خودداری کنید.
- تا زمانی که اثر دارو برطرف شود، غذا یا نوشیدنی مصرف نکنید (معمولاً ۳۰ تا ۶۰ دقیقه).
بعد از اکو استرسی (Stress Echocardiography)
در این نوع تست که همراه با ورزش یا دارو انجام میشود:
- اگر احساس سرگیجه، ضعف یا درد سینه دارید، به پزشک اطلاع دهید.
- معمولاً پزشک تا چند دقیقه شما را تحت نظر نگه میدارد تا ضربان قلب و فشار خون به حالت عادی برگردد.
نکته مهم:
نتایج اکو بلافاصله پس از انجام قابل مشاهده است، اما تفسیر دقیق و نهایی همیشه باید توسط پزشک متخصص قلب انجام شود.
سوالات متداول
1 – اکوکاردیوگرافی چیست و چه کاربردی دارد؟
اکوکاردیوگرافی (Echocardiography) یا سونوگرافی قلب، روشی غیرتهاجمی است که با امواج صوتی از قلب تصویر میگیرد. به کمک اکو میتوان عملکرد قلب، دریچهها، و جریان خون را مشاهده و مشکلات قلبی را تشخیص داد.
2 – آیا اکو قلب درد دارد؟
خیر. اکو کاملاً بدون درد (Painless) و بیخطر است. فقط ممکن است هنگام حرکت پروب روی قفسه سینه کمی فشار احساس کنید، اما ناراحتکننده نیست.
3 – اکو با نوار قلب (ECG) چه تفاوتی دارد؟
نوار قلب (Electrocardiogram) فعالیت الکتریکی قلب را ثبت میکند و بیشتر برای بررسی ریتم و آریتمیها به کار میرود. اما اکو تصویر زنده از ساختار و عملکرد مکانیکی قلب ارائه میدهد — یعنی نشان میدهد قلب چگونه میتپد، نه فقط چگونه سیگنال میفرستد.
4 – آیا برای اکو باید ناشتا باشیم؟
در اکو معمولی نیازی به ناشتا بودن نیست. اما اگر قرار است اکوی از طریق مری (Transesophageal Echo) یا اکوی استرسی (Stress Echo) انجام دهید، معمولاً باید ۳ تا ۴ ساعت قبل از آزمایش چیزی نخورید. پزشک قبل از انجام، این مورد را اطلاع میدهد.
5 – اکو چقدر طول میکشد؟
مدت زمان انجام اکو بسته به نوع آن بین ۲۰ تا ۴۵ دقیقه است. در اکوهای تخصصیتر مانند اکو از طریق مری یا اکو استرسی، ممکن است کمی طولانیتر شود.
6 – آیا اکو برای زنان باردار خطر دارد؟
خیر. اکو هیچ اشعهای ندارد و از امواج صوتی ایمن استفاده میکند، بنابراین برای مادر و جنین کاملاً بیضرر است.
7 – چند وقت یکبار باید اکو انجام داد؟
بستگی به شرایط قلبی شما دارد. اگر سابقه بیماری قلبی دارید یا دارو مصرف میکنید، پزشک ممکن است هر ۶ تا ۱۲ ماه یکبار تکرار اکو را توصیه کند. در افراد سالم، تنها در صورت بروز علائم، انجام اکو لازم است.
8 – آیا اکو میتواند گرفتگی عروق قلب را نشان دهد؟
اکوکاردیوگرافی بهطور مستقیم گرفتگی عروق کرونر را نشان نمیدهد، اما میتواند آسیب عضله قلب ناشی از کاهش خونرسانی را تشخیص دهد. برای بررسی دقیقتر گرفتگیها، از روشهایی مانند سیتی آنژیوگرافی (CT Angiography) یا آنژیوگرافی قلبی (Cardiac Catheterization) استفاده میشود.
9 – بعد از اکو نیاز به استراحت دارم؟
در اغلب موارد نه. پس از اکو میتوانید بلافاصله به کارهای روزمره خود ادامه دهید. فقط در اکوهای استرسی یا از طریق مری، ممکن است پزشک توصیه کند مدتی استراحت کنید تا اثر دارو یا فعالیت برطرف شود.
10 – آیا اکو نتایج فوری دارد؟
بله. پزشک بلافاصله بعد از انجام اکو، تصویر قلب را مشاهده و بررسی میکند. اما تفسیر کامل و نهایی معمولاً به چند دقیقه تا چند ساعت زمان نیاز دارد تا گزارش رسمی آماده شود.
جمع بندی
اکوکاردیوگرافی (Echocardiography) یا همان سونوگرافی قلب یکی از مؤثرترین، دقیقترین و در عین حال بیخطرترین روشها برای بررسی سلامت قلب است. با کمک این روش، پزشکان میتوانند بهصورت زنده عملکرد قلب را ببینند، دریچهها و جریان خون را ارزیابی کنند و حتی کوچکترین ناهنجاریها را پیش از بروز علائم جدی تشخیص دهند. از آنجا که این تست هیچ خطری برای بیمار ندارد و بدون استفاده از اشعه یا جراحی انجام میشود، یکی از بهترین گزینهها برای بررسیهای دورهای قلب به شمار میآید.
اگر علائمی مانند تنگی نفس، درد یا فشار در قفسه سینه، ورم پاها، خستگی زودرس یا تپش قلب دارید، توصیه میشود برای مشاوره و انجام اکوکاردیوگرافی به درمانگاه شبانهروزی نگار مراجعه کنید. تشخیص زودهنگام مشکلات قلبی میتواند از عوارض جدی مانند سکته یا نارسایی قلبی پیشگیری کند. در نهایت، به یاد داشته باشید که سلامت قلب یعنی سلامت کل بدن.با بررسیهای دورهای، تغذیه مناسب، فعالیت بدنی منظم و کنترل استرس، میتوانید قلبی سالم و پرقدرت داشته باشید.اکوکاردیوگرافی تنها یک آزمایش نیست، بلکه پلی است برای رسیدن به آگاهی، اطمینان و پیشگیری از بیماریهای قلبی — و در درمانگاه شبانهروزی نگار، ما در کنار شما هستیم تا از سلامت قلبتان با دقت و آرامش خیال محافظت کنیم.